干细胞治疗:有效治疗脑出血疾病
[本文为疾病百科知识,仅供阅读] 发布日期:2019-11-19 阅读:1,936脑出血疾病简述
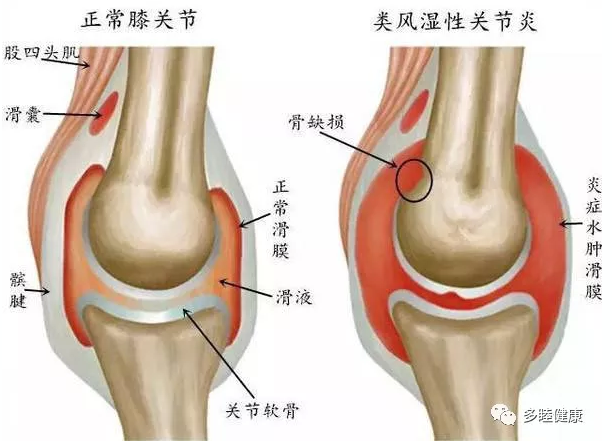
脑出血(intracerebral hemorrhage,ICH)是出血性脑卒中最常见的亚型,占急性脑血管疾病(中风)的20%-30%,也有报道是脑出血占中风的10%-27%。高血压是自发性ICH 的主要原因,ICH 在急性期死亡率为30%-40%,大多数幸存者都伴有持续性、严重的神经功能缺损,给家庭和社会造成沉重的负担。
脑部少量出血可以选择保守改善,但是的临床实践证明,脑出血患者的年龄越大,手术改善预后效果就越差,因此需要联合更好的改善手段,从而提高手术的改善效果和减少脑出血所导致的严重影响生活质量的后遗症。故寻求脑出血更有效的综合改善方案意义重大。

干细胞改善脑出血疾病
实验研究结果证实了神经干细胞(NSCs)对脑损伤,脑卒中,遗传性和退行性疾病的巨大改善潜力。
1、间充质干细胞能有效改善中风
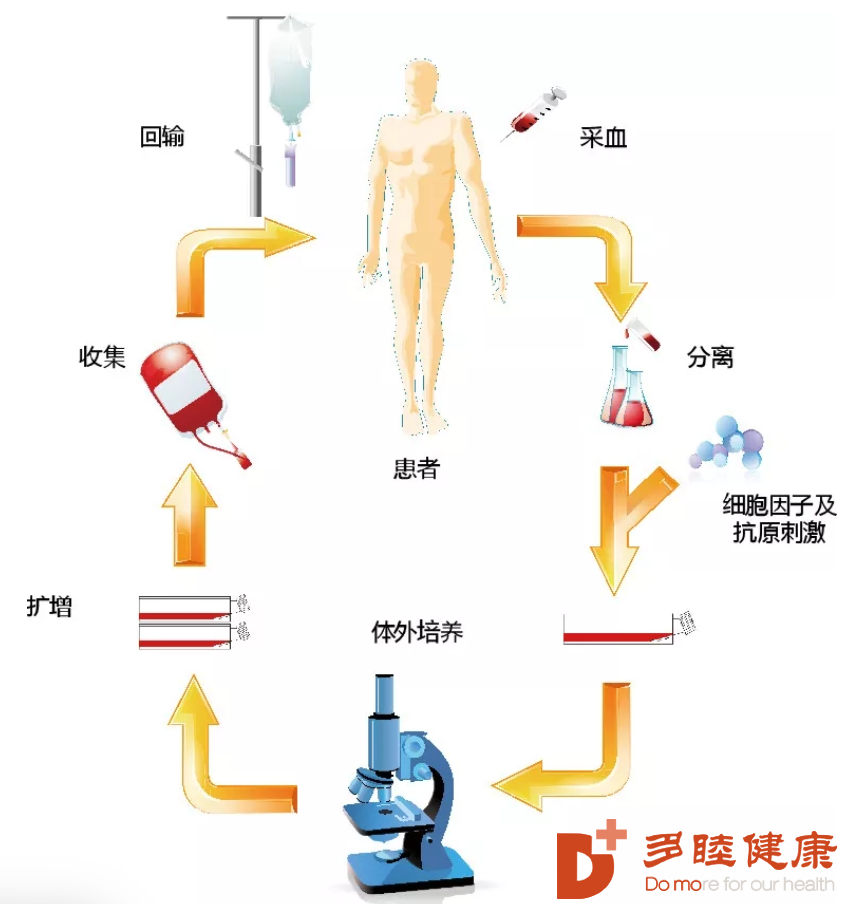
MSCs具有多重生物学功能,既能抑制免疫反应消除炎症,还能分泌大量的营养性细胞因子。MSCs对损伤的组织进行修复,不在于其分化为组织器官的细胞(自体间充质干细胞改善可能涉及分化机制),而是通过分泌细胞因子,减少炎症、减少组织细胞的凋亡、消除纤维化、促进内源性组织器官的干祖细胞的增殖,从而达到修复组织器官的效果。我国多个临床研究证明自体骨髓MSCs能有效改善脑出血患者的病情,改善神经功能。
2、MSCs的作用机制
目前认为 MSCs改善脑卒中的可能作用机制可能有:①分泌多种营养性细胞生长因子,包括碱性成纤维生长因子、脑源性神经营养因子、神经生长因子和血管内皮生长因子等,有神经保护、营养支持作用;②激活内源性神经干细胞的增殖分化;③抑制神经细胞凋亡;④促进轴突和髓鞘的再生;⑤MSCs 促进微血管内皮细胞增殖而新生血管,形成一个长期持久的功能性血管网络,重建血液循环;⑥免疫调节和抗炎作用,有利于消除出血部位的脑水肿,减少炎症因子水平,从而减少神经细胞的损伤和坏死。
3、注射方式
干细胞体内移植一般可通过以下四种方式实现。①外周静脉滴注。这是最常见的输入方式,简单和便利,不良反应极少。②颈内动脉内注入移植。颈动脉注射MSCs需要把握好注射剂量和速度,否则容易引起细胞团栓塞,因此临床上极少采用这种输入方式。③立体定向靶点注射。局部微注射人骨髓MSC到大脑纹状体部位,72天后,依然能检测到人骨髓MSCs的存在,而且MSC能迁移至胼胝体和大脑皮层。
④蛛网膜下腔穿刺注射(嵴髓鞘内)。MSCs的嵴髓鞘内注射常见于改善神经病变类疾病,包括中风、脑瘫、自闭症等,并且此技术亦可以应用于大多数儿童(包括早产儿)。
4、注射时机
MSCs改善的最主要目标就是通过抑制免疫反应和消除炎症,从而借助分泌的多种营养性细胞因子保护脑神经细胞,减少神经细胞的损伤和坏死,使得脑出血患者减少脑出血后遗症的发生率和促进康复。

①急性期干预:急性期脑组织损伤后,损伤区域会迅速分泌的各类炎性介质、兴奋性毒性神经递质,甚至产生大量氧自由基,而且脑出血急性期损伤部位血循环障碍,以及急性期神经营养因子分泌水平较低,因此急性期脑组织损伤将会导致神经细胞的坏死和凋亡。
②亚急性期干预:有研究认为移植的干细胞在急性期成活率低于亚急性期或晚期,发现卒中后 3 周左右进行细胞移植,移植的细胞存活率最高。神经干细胞是通过替代损伤或死亡的神经细胞发挥改善作用,因为脑局部微环境对神经干细胞的存活影响很大,故神经干细胞适合亚急性期或者恢复期移植改善。
炎症微环境同样不利于MSCs发挥最佳作用,这就需要MSCs多次输入改善,才能很好的发挥改善作用。已经在其他疾病的临床研究证明了多次输入MSCs改善的效果优于单次输入,比如肝衰竭和移植物抗宿主病(GVHD)。目前MSCs改善脑部疾病,多是单次MSCs改善,导致长期疗效欠佳,加上输入的MSCs并不能在体内长期存活,因此,多次MSCs输入改善成为必然,有利于提高临床改善效果。
推荐阅读:日本体检:健康检查和防癌检查有什么不同
本文链接地址:http://domo-kenkou.com/gxbzs/2351.html