干细胞治疗:幽门螺旋杆菌究竟有多可怕?
[本文为疾病百科知识,仅供阅读] 发布日期:2019-12-26 阅读:2,204最开始,说胃里有细菌,科学家们也是不信的。毕竟胃里是一片强酸的海洋,怎么可能有细菌生存?然而防不胜防!
1983年,这个观念被彻底打破。澳大利亚的科学家Barry Marshall发现并证实幽门螺旋杆菌(Hp)的存在。
一、什么是幽门螺旋杆菌?
幽门螺旋杆菌(Helicobacter pylori)是一种单极、多鞭毛、末端钝圆、螺旋形弯曲的细菌(见下图)。Hp长2.5~4.0 μm,宽0.5~1.0 μm。幽门螺杆菌是微需氧菌,环境氧要求5~8%,在大气或绝对厌氧环境下不能生长,是目前所知能够在人胃中生存的惟一微生物种类。
二、幽门螺旋杆菌的传染途径
1. 共餐。这是幽门螺旋杆菌的重要传播途径之一。就像感冒一样,“一人生病全家吃药”的现象十分普遍,所以建议居家中搞好卫生,食用公筷等。
另外,经常在外就餐的人被感染的机率也会大大增加,频繁出差的人须多加注意。
2.口腔传播。幽门螺杆菌感染者的口腔中也可能存在细菌,使得母婴传播、唾液传播等都有可能传染幽门螺旋杆菌。
接吻研究表明,如果情侣深度接吻,幽门螺旋杆菌的传播将自然畅通无阻,所以接吻是感染幽门螺旋杆菌最直接的途径。
此外很多人早上的刷牙都是草草了事,须不知幽门螺旋杆菌可在牙菌斑和龋齿上生长繁殖。
3. 粪便传播。粪便中存活的Hp污染了水源或食物,而使饮用者或食用者感染Hp,研究表明低温能延长Hp的生存期,因此低温保存的食物如被Hp污染会增加Hp的传播机会。
4. 刺激性食物。由于刺激性食物容易刺激胃粘膜,致使胃的体抗力低下,从而容易导致幽门螺旋杆菌的入侵。所以刺激性食物对于幽门螺旋杆菌抗体的感染,虽然不是立竿见影的,但却是潜移默化,不可忽视。
生吃膳食既是感染幽门螺旋杆菌的其中一个频繁途径。现在西餐普遍,牛排七分熟甚至三分熟的习惯使然,或者打火锅时肉都还没烫熟,却早已吃得不亦乐乎,这些都有可能存在感染幽门螺旋杆菌的安全隐患。
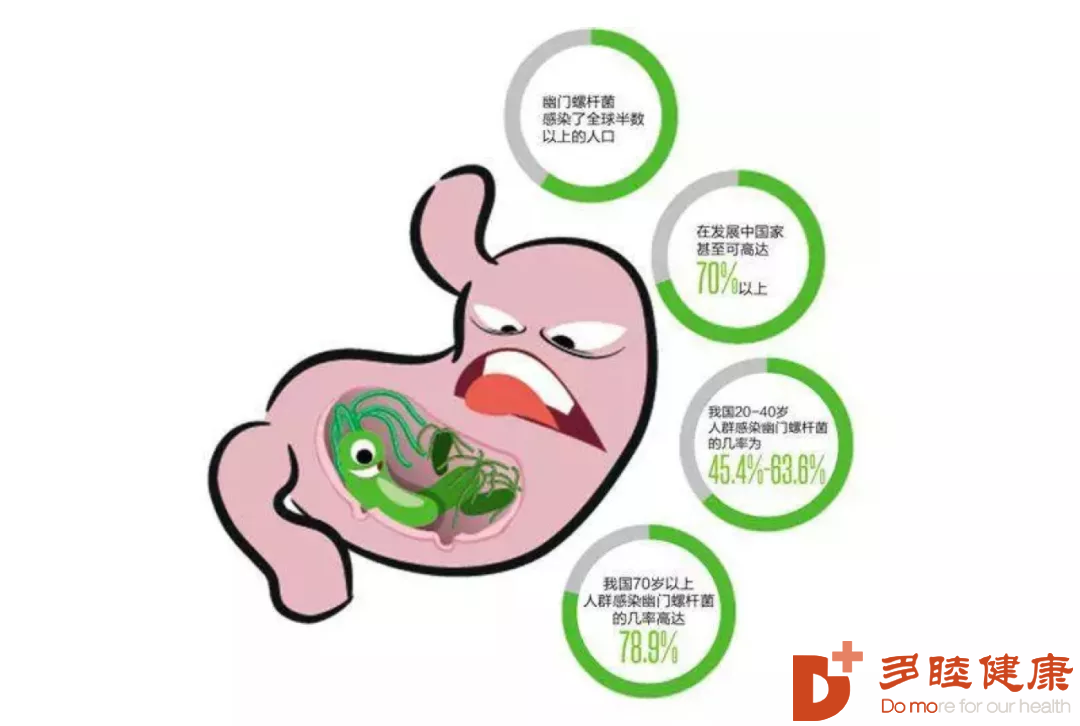
三、幽门螺旋杆菌的危害
在我国,每两人就有一人感染幽门螺旋杆菌(HP)。最新统计显示我国幽门螺旋杆菌感染率高达50%以上,在几年前,感染率更是一度超过70%。1994年,国际癌症研究机构(IARC)将幽门螺旋杆菌确定为I类致癌物。
感染幽门螺杆菌后,有10%到20%的风险发展为十二指肠溃疡、胃溃疡或慢性萎缩性胃炎,相比无感染人群,患胃癌风险提高了约4-6倍。
近年发现幽门螺杆菌不仅与慢性胃炎、消化性溃疡、胃癌有关,还可引起其它器官和组织疾病,特别是心血管疾病、贫血以及血小板减少性紫癜等。只要消灭Hp,这些疾病可意外改善或恢复。

1.胃炎
患者感染了幽门螺杆菌后,幽门螺杆菌能破坏胃黏膜的自我保护机制,幽门螺杆菌能够突破胃酸、蛋白酶、不溶性与可溶性粘液层的保护作用,破坏胃黏膜,引发胃炎。
2.消化性溃疡
由于幽门螺杆菌寄生在胃部破坏了胃黏膜的天然保护屏障和修复功能,致使胃黏膜、十二指肠黏膜、食道黏膜很容易受到胃酸、胆汁等物质的腐蚀却不能够有效修复,从而引发消化性溃疡。
3.胃癌
幽门螺杆菌的代谢产物直接毒害粘膜引起炎症反应,本身也具有基因毒性作用从而引起胃黏膜的恶性转化,引发胃癌。
4.冠心病、动脉硬化和Hp
Hp感染可以使脂质代谢恶化,发生炎症反应,使冠状动脉硬化危险因素作用增强,从而使动脉硬化发生发展。另外,血管内皮细胞和抗Hp抗体之间可以发生交叉免疫反应,使血管壁损伤,成为动脉硬化形成因素。如英国医生发现心肌梗死患者Hp感染率明显高于正常人群。
5.脑梗塞与Hp感染
与脑梗塞发病有关的血清中胆固醇、低密度脂蛋白胆固醇、纤维蛋白原和白细胞介素-8,感染Hp者都明显高于未感染者。特别是有过短暂性脑缺血发作的患者更为明显。另外,颈动脉斑块是脑缺血的危险因素,由此引起的脑血栓,感染Hp的患者高于未感染者3倍以上。
6.高血压与Hp 感染
近年有少数研究人员报道,感染Hp后可使血压升高。经除菌后舒张压有所下降。但其相关原因还不清楚。
7.Hp感染与缺铁性贫血
据丹麦研究人员对2794名成年人调查研究发现,男性和绝经后女性如感染Hp,则血清中铁蛋白明显低于未感染者。而血清中铁蛋白在30微克/升以下(正常平均为123微克/升)人群,感染Hp者明显多于血清中铁蛋白正常人群。感染Hp导致的缺铁性贫血主要见于儿童和青少年,但也有报道成年人同样可以发生。
8.原发性血小板减少性紫癜
早在20世纪90年代英国《柳叶刀》杂志就曾报道,原发性血小板减少性紫癜(简称ITP)患者,60%以上Hp呈阳性。据研究,成年人中的ITP患者有半数以上,特别是顽固性患者,经清除胃内Hp后而恢复。
9.口臭
幽门螺杆菌通常寄居在人体胃的幽门部,是引起胃部疾病的罪魁祸首,幽门螺杆菌不仅在胃粘膜上寄生作祟,还会在口腔内寄生,特别是牙菌斑里含量最多,引起顽固性口臭。幽门螺杆菌重要毒性物质尿素酶可以分解口腔内的尿素等物质产生难闻的、严重的氨臭味,幽门螺杆菌的存在也与口臭有着密切的关系。
如何预防幽门螺旋杆菌?
1.饭前便后要洗手:看似简单的习惯,但是总有些人不注意这点细节,洗手时马马虎虎地洗一下,敷衍了事。这样手上的细菌很难洗干净,用杀菌香皂洗干净,冲干净。
2.注意口腔卫生:认真进行口腔清理,及时更换牙刷,并坚持每餐之后漱口刷牙,预防牙垢和牙菌斑的形成。不用口给小朋友喂食物,防止病从口入
3.集体用餐时用分餐制:大家在一起吃饭时,要备有公用的勺子和筷子,然后分餐到自己的盘子里或碗里,到外边用餐时带有自己的专用碗筷。以免有细菌或病毒传染。
4.进生冷食品要洗干净:外出购买瓜果时,总爱尝一尝,看似没什么,其实诸多人都在挑来挑去,瓜果上的细菌会很多的,生吃前一定要洗干净,用盐水或醋水将瓜果浸泡10~20分钟后,再食用。能削皮的削皮食用。
5.家有幽门螺杆菌的患者要注意餐具的隔离:家有这样的患者时,一定要注意将其碗筷暂时与家人的碗筷分开,保证家人不受患者的传染。治愈后可以恢复正常状态。
6.如果总感觉胃部不适,一定要到医院检查:长期胃不舒服,要到医院做幽门螺杆菌感染检查,以防导致发展成严重胃病。

虽然了解到这些预防方法,但是居高不下的感染率、广范的传播环境和不易察觉的感染症状,使得幽门螺旋杆菌的传染防不胜防。成人之间各种社交活动频繁,很多用餐场合无法做到分餐;尤其是小朋友在幼儿园的集体生活,更难避免不会中招。
因此幽门螺旋杆菌的检查和诊治就显尤为重要。现在就来了解一下那些人群需要接受改善,如果检查和改善以达到根除的效果。
哪些人必须根治?
幽门螺旋杆菌导致胃癌的过程很长,与个体因素还密切相关,两者有明确关系,但没有必然性。而且这些携带者中,只有10%患上了消化性溃疡,1%左右的人会患上胃癌, 仅0.1%继而演变为黏膜相关淋巴组织瘤。
也就是说,就算你感染了幽门螺旋杆菌也不一定会发展成胃癌。 但是,即使是概率上的1%,对因为幽门螺旋杆菌导致胃癌的患者来说,就100%!

如果您有下面几种情况:
1. 既往或目前有胃溃疡或十二指肠溃疡,不管有无出血等并发症、胃癌手术后;
2. 患有胃黏膜相关淋巴样组织淋巴瘤;
3. 萎缩性胃炎;
4. 有消化不良症状;
5. 直系亲属中有患胃癌者;患者要求或愿意改善。
就有可能发展成胃癌,那么赶紧去做个幽门螺旋杆菌的检查并且根除它们。因为这样做利远大于弊。
幽门螺杆菌的检测方法
(1)非侵入性方法:不需进行内镜检查,通过尿素唿气试验、粪便Hp抗原,血清Hp抗体进行检测。
(2)侵入性方法:需通过内镜获取活组织,进行组织切片染色、快速尿素酶试验、细菌培养等进行检测。
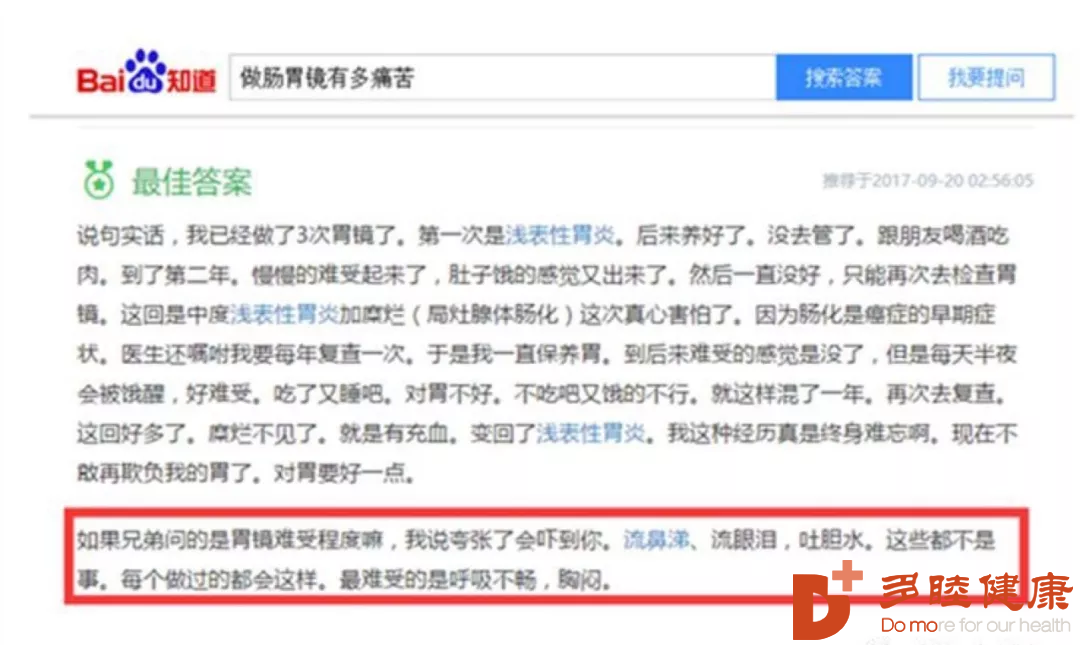
但传统的胃镜检查真的,实在太痛苦,一想到做胃镜那么痛苦都很可能放弃退缩。宁愿回家煳里煳涂继续忍着胃痛,甚至任他发展成胃癌……
国内做胃肠镜的痛苦
在日本,为提高胃肠癌早诊率,政府在医疗上面投入大量资金,让40岁以上的人可以免费做胃肠拍片检查。政府也早把胃肠镜体检项目纳入相关法规保障之中,作为一项社会福利,督促并免费向市民提供。
幽门螺旋杆菌的改善策略
1.根据不同情况选择改善方案
“证实有幽门螺旋杆菌感染”作为根除幽门螺旋杆菌的指征,即被动改善策略,并充分尊重患者的个人意见,在患者同意的基础上给予根除改善。
不同地区的幽门螺旋杆菌的耐药率、经济条件及药物的可获得性存在显着性的差异,因此幽门螺旋杆菌感染者的根除改善方案应根据各地区的不同情况进行选择,确定改善方案,并在此基础上联合药敏试验结果实施个体化改善,以此提高幽门螺旋杆菌感染的根除率。
2.改善的最佳时机
无论幽门螺旋杆菌感染者是否伴随相关症状,其最佳的改善时机均是在患者发生萎缩性胃炎和肠化生之前,因为一旦患者发生萎缩性胃炎和肠化生,即便对其进行幽门螺旋杆菌感染的根除改善,也无法逆转其病理改变、消除胃癌发生的风险。
3.推荐的改善方案
感染、染幽门螺旋杆菌后要尽早接受改善。幽门螺杆菌感染现在主要靠抗幽门螺杆菌药物进行改善。一般经过1至2周抗幽门螺旋杆菌正规改善,绝大多数感染者均能治愈。幽门螺旋杆菌感染是可以治愈的。
改善方案的选择原则是:①采用联合用药方法;②幽门螺杆菌的根除率>80%,在90%以上;③无明显副作用,病人耐受性好;④病人经济上可承受性。
4.定期复查
幽门螺杆菌感染康复治愈后,需要预防复发,必须遵医嘱定期复查。因为如果没有完全杀除,幽门螺杆菌感染的危害还会持续存在,成为一个潜在的传染源。
判断幽门螺杆菌感染的改善效果应根据幽门螺杆菌的根除率,而不是清除率。根除是指改善终止后至少在一个月后,通过细菌学、病理组织学或同位素示踪方法证实无细菌生长。
另外大家复查前也要注意,需要避免其他药物干扰是的检测结果不可靠:比如近期又用过其他抗生素,或者用了抑酸药。需要停药1段时间检测结果才准确。
推荐阅读:日本干细胞:血糖失控的原因你知道多少?
本文链接地址:http://domo-kenkou.com/gxbzs/3645.html










