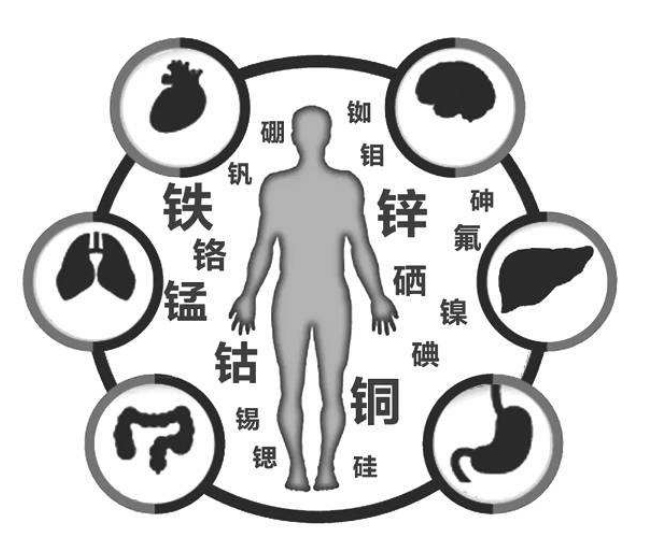
干细胞治疗:摆脱胰岛素的给力能手,糖尿病新希望
[本文为疾病百科知识,仅供阅读] 发布日期:2020-02-02 阅读:1,621糖尿病是严重危害人类健康的重大疾病之一,其患病率正逐年增加。
传统的口服降糖药物和胰岛素并未针对发病的关键环节,因而并不能从根本上治愈该疾病,也不能阻止并发症的发生。
干细胞又分为胚胎干细胞(ES)、可诱导的多能干细胞(iPS)及成体干细胞,在成体干细胞中,目前最受关注的即是间充质干细胞(MSCs),以下我们分别阐述各类干细胞在糖尿病改善中的作用。
首先是ES及iPS细胞,通过模拟胰腺β细胞体内发育的关键路径,ES或iPS细胞可经阶梯式诱导逐步分化为功能完备的胰岛素分泌细胞以供移植,从而解决胰腺/岛移植中供体来源受限的问题。然而这种体外诱导的方案除了存在伦理争议,目前还面临诱导效率低下,诱导出的细胞发育程度不一,难以实现有效分离纯化,移植后致瘤风险高等诸多困扰;并且这种体外诱导产生的β样细胞功能并不完备,表现为分泌的胰岛素含量低或是缺乏糖调节性的胰岛素分泌。因此迄今为止,从ES及iPS体外诱导产生胰岛素分泌细胞进而用于改善糖尿病的策略仅限于科研探索。
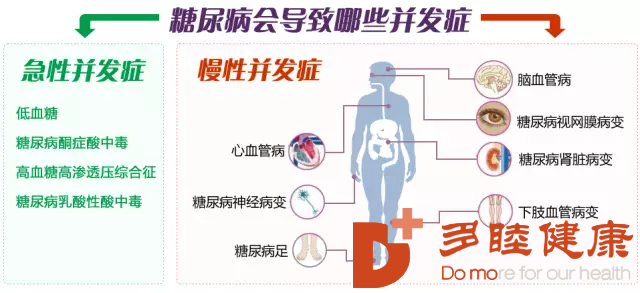
其次是间充质干细胞,MSCs是一类可以从多种组织中获取的具有强大的自我更新及多项分化潜能的重要成体干细胞,大量动物实验表明,MSCs输注可以明显改善1型及2型糖尿病动物的血糖代谢紊乱,恢复受损胰岛的胰岛素分泌;多项已经完成或正在进行的临床І/II 期试验均提示:MSCs 输注可以有效逆转糖尿病患者的高血糖,重塑胰岛功能,且无明显不良反应的发生。究其原因,可归结为以下几个方面:
促进胰岛原位再生:
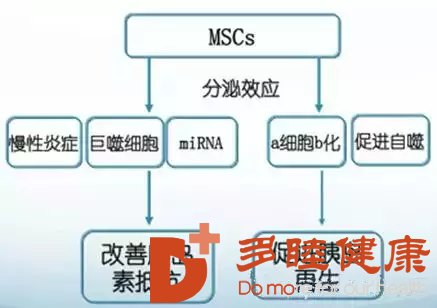
既往研究证实MSC 输注能有效促进胰岛β细胞的原位再生,从而发挥改善血糖的改善效应,我们的研究更进一步阐明,足量MSCs系统输注可以通过驱动胰岛内α细胞重编程为β细胞实现胰岛的原位再生,进而明显降低糖尿病动物的高血糖;
改善胰岛素抵抗:
临床数据表明,MSCs输注可以明显改善2型糖尿病患者胰岛β细胞功能,显著减少每日胰岛素用量,并使HbA1c达标;而我们的研究则明确指出,MSCs系统输注可通过其分泌效应影响胰岛素信号传导通路中关键靶分子如IRS-1、Akt、GLUT4的表达及磷酸化水平,有效逆转2型糖尿病大鼠的胰岛素抵抗;
调节机体的免疫反应:
MSCs具有非HLA限制性的免疫抑制特性,因此能够针对1型糖尿病患者及动物模型中机体对于自身β细胞的免疫攻击发挥改善作用,这已经被多项临床试验所证实,同时MSCs也被应用于和胰腺/岛共移植,以延长移植胰岛的存活时间,提高移植胰岛的功能,减少移植用的胰岛细胞的数量,预防移植后排斥反应的发生。此外MSCs 也被广泛应用于糖尿病性溃疡及下肢缺血性疾病等相关并发症的改善研究,并取得了明显的改善效果。
推荐阅读:日本干细胞:肝硬化带来的并发症有哪些
本文链接地址:http://domo-kenkou.com/gxbzs/4465.html