日本干细胞:骨质疏松是腰背痛的“隐形杀手”,如何预防骨质疏松?
[本文为疾病百科知识,仅供阅读] 发布日期:2020-10-29 阅读:1,840骨质疏松症被称为“静悄悄的杀手”。尽管它导致的骨折发病率、致残率及死亡率较高,但由于公众的“误解”和忽视,我国大约仅有20%的患者接受了合理的抗骨质疏松症的改善。据统计,我国目前骨质疏松症患病人数超过7000万。随着我国人口老龄化程度的加剧,我国骨质疏松症的患者人数将进一步增加。目前我国每年发生骨质疏松性骨折的患者达260万人次;预计到2050年,这个数字将达到600万人次。这就意味着全国大概每十秒钟会发生一次骨质疏松性骨折。国际骨质疏松基金会发布的中国骨质疏松白皮书显示,我国有2.1亿人骨量低于正常标准,存在骨质疏松的风险。骨质疏松症已经跃居中国第四大常见慢性疾病。由此足可以发现我国骨质疏松症患病形势严峻,公众需提高防治意识。
骨质疏松病因
骨质疏松的症状表现
1.疼痛原发性骨质疏松症最常见的症状,以腰背痛多见,占疼痛患者中的70%~80%。疼痛沿脊柱向两侧扩散,仰卧或坐位时疼痛减轻,直立时后伸或久立、久坐时疼痛加剧,弯腰、咳嗽、大便用力时加重。一般骨量丢失12%以上时即可出现骨痛。老年骨质疏松症时,椎体压缩变形,脊柱前屈,肌肉疲劳甚至痉挛,产生疼痛。新近胸腰椎压缩性骨折,亦可产生急性疼痛,相应部位的脊柱棘突可有强烈压痛及叩击痛。若压迫相应的脊神经可产生四肢放射痛、双下肢感觉运动障碍、肋间神经痛、胸骨后疼痛类似心绞痛。若压迫脊髓、马尾神经还影响膀胱、直肠功能
2.身长缩短、驼背多在疼痛后出现。脊椎椎体前部负重量大,尤其第11、12胸椎及第3腰椎,负荷量更大,容易压缩变形,使脊椎前倾,形成驼背,随着年龄增长,骨质疏松加重,驼背曲度加大,老年人骨质疏松时椎体压缩,每椎体缩短2毫米左右,身长平均缩短3~6厘米。
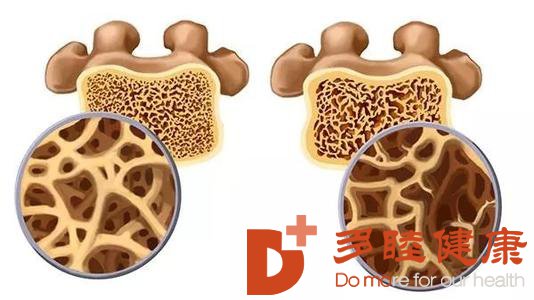
3.骨折是退行性骨质疏松症最常见和最严重的并发症。
4.呼吸功能下降胸、腰椎压缩性骨折,脊椎后弯,胸廓畸形,可使肺活量和最大换气量显著减少,患者往往可出现胸闷、气短、呼吸困难等症状。
骨质疏松症其实是可防可治的慢性病,婴幼儿或青少年时期的生活方式都与中老年后骨质疏松的发生有密切联系。
遵照防治原则,预防骨质疏松的措施按年龄段分为 3 个阶段。
◎一级预防,从小做起
骨质疏松的一级预防,要从儿童、青少年时期做起,增加峰值骨量,人在 30 岁~35 岁左右,达到一生中所获得的最高骨量,主要有以下几种方式:
o 膳食结构合理:牛奶是最理想的钙源,每 100ml 鲜牛奶中含钙 120mg,钙吸收率为 30%。成人每日摄入 500ml、儿童 750ml、青春期 800ml 可保证每日钙摄入量。摄入鲜牛奶应注意乳糖酶不足或缺乏等问题;
o 选择含钙量高的食品:芝麻酱、虾皮、海米、海带、银耳、牛奶、豆制品和奶酪等都是钙含量较高的食品;
o 维生素 D 摄入:人体每日维生素 D 摄入量为 400IU,鱼肝油、沙丁鱼罐头、蛋黄、鲮鱼和鸡肝等食品维生素 D 含量较高。阳光照射也是补充维生素 D 的重要方式之一。在柔和阳光下散 步 40 分钟可保证机体所需维生素 D。时间选在上午 10 时前或下午 3 时后,以免阳光过于强烈,损伤皮肤和视力;
o 适量运动:参加适量运动有助于增加骨量,提高骨量峰值;
o 改变生活方式:不嗜烟酒;少饮咖啡、浓茶、碳酸饮料;少盐、低糖。
◎二级预防,未雨绸缪
人到中年,就到了骨质疏松的二级预防阶段,此阶段预防的核心是延缓中年人骨量丢失。女性从 40 岁~49 岁、男性从 40 岁~64 岁进入骨量丢失前期:女性年丢失率为 0.4%~0.6%,男性为 0.3%~0.5%。女性绝经后 1 年~10 年进入骨量快速丢失期,骨量丢失速率明显加快,年丢失率为 1.5%~2.5%,而男性不存在快速骨丢失期。
主要的预防方式除了食补、坚持体育锻炼和保持良好的生活方式外,还需要额外补充维生素D和适量钙剂。
◎三级预防,亡羊补牢
骨质疏松的三级预防主要针对老年人群,包括抑制骨吸收,降低骨转换率,防止意外受伤和骨折等。可通过补充钙剂、维生素 D,在专业医师指导下服用抗骨质疏松药物等方式来改善骨质疏松。
根据世界卫生组织预测,到2050年一半以上骨质疏松性髋部骨折病症将出现在亚洲。预防骨质疏松,需要持续不断的努力。为了我们的骨骼健康,身体健康,让我们一起加油!
本文链接地址:http://domo-kenkou.com/zixun/6008.html